Ramon Lozano retweetledi

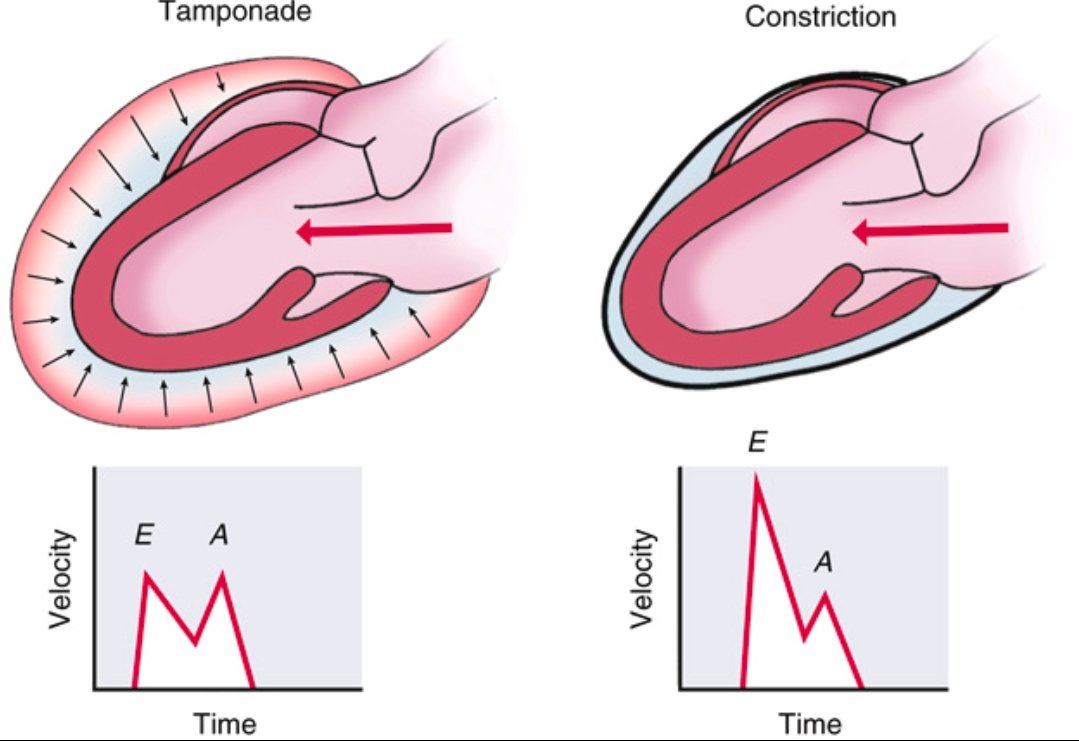
Pericardial Tamponade vs Constrictive Pericarditis ➡️Spot the Difference
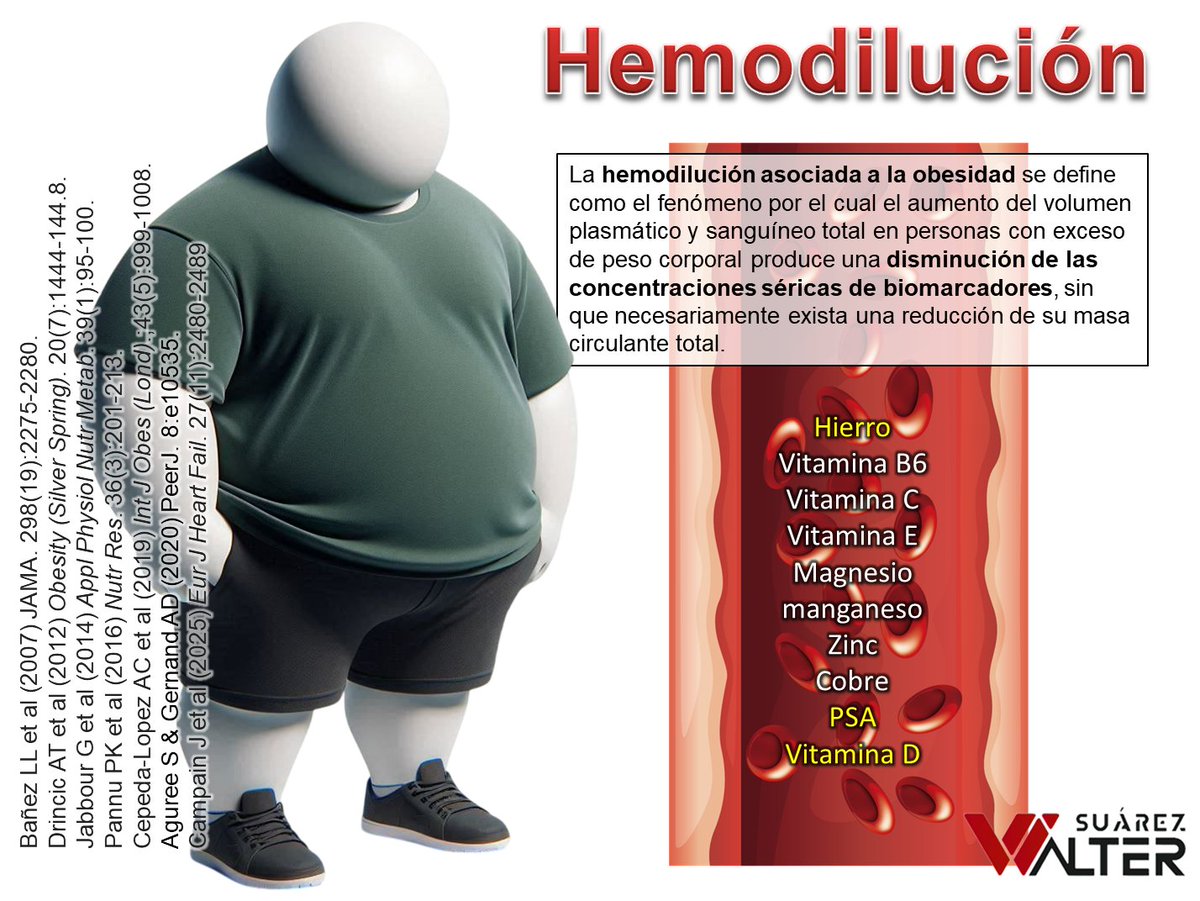
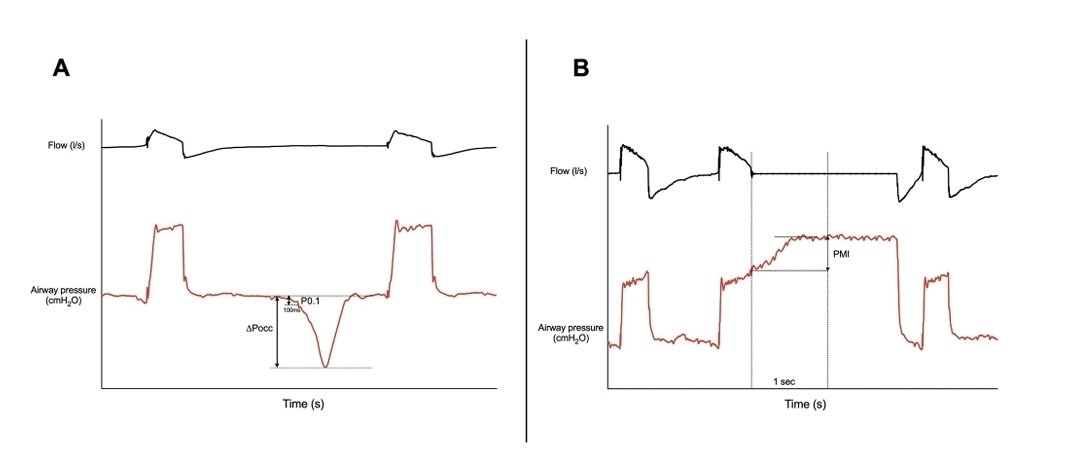
Tamponade
⬇️
Accumulation of fluid in the pericardial space
⬇️
↑ intrapericardial pressure
⬇️
impairs diastolic filling throughout the cardiac cycle (early and late diastole).
Doppler shows blunted E and A waves due to restricted filling.
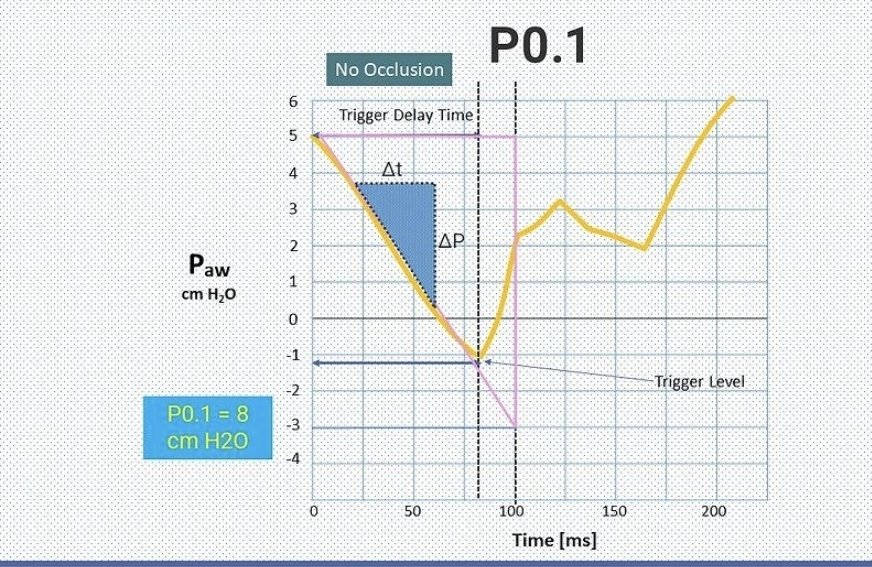
Constrictive Pericarditis
⬇️
Thickened, non-compliant pericardium
⬇️
rapid early diastolic filling that abruptly halts once volume limit is hit.
Doppler shows prominent E wave, reduced A wave, classic for constriction.
Recognizing the echocardiographic filling patterns is essential for diagnosis.
Ref: Catherine M. Otto, Textbook of Clinical Echocardiography
English