

「百日せき」患者数 2018年以降最多 乳児が感染すると重症化も www3.nhk.or.jp/news/html/2025… #nhk_news
ICU×ID note|Motoki Fujii
194 posts

@ICU_IDnote
Intensive Care Medicine / Infectious Diseases 集中治療 感染症 内科 麻酔の備忘録 Critical Care | Infectious Diseases | Internal Medicine | Anesthesiology


「百日せき」患者数 2018年以降最多 乳児が感染すると重症化も www3.nhk.or.jp/news/html/2025… #nhk_news


<HIV診療で有用なサイト> 2025.12 HIV感染症「治療の手引き」. 日本エイズ学会 HIV感染症治療委員会 jaids.jp/pdf/guidance/g… 2025.3 抗HIV治療ガイドライン. HIV感染症および血友病におけるチーム医療の構築と医療水準の向上を目指した研究班 hiv-guidelines.jp/pdf/hiv_guidel… 2025.9 DHHS HIV guideline. clinicalinfo.hiv.gov/en/guidelines 2025.8 EACS HIV guideline. ヨーロッパ onlinelibrary.wiley.com/doi/epdf/10.11… 2017.2 HIV薬剤耐性検査ガイドライン ver 10 hiv-resistance.jp/pdf/hiv_resist… 2024 IDSA HIV患者のプライマリ・ケアガイドライン pubmed.ncbi.nlm.nih.gov/39393187/ 日和見感染ある時 DHHS clinicalinfo.hiv.gov/en/guidelines/… EACS eacs.sanfordguide.com/en/eacs-hiv/ea… 妊婦 clinicalinfo.hiv.gov/en/guidelines/… eacs.sanfordguide.com/en/eacs-hiv/ar… 嚥下障害ある時に粉砕可能か eacs.sanfordguide.com/en/eacs-hiv/dr…


<心臓血管外科開胸術後のCPA> ・いきなり胸骨圧迫しない ・アドレナリンはルーチンには投与しない ・VF/VTではDC3連続 ・高度徐脈/Asystoleではペーシング ・PEAでは胸骨圧迫 ・1分でROSCしなければ胸骨圧迫 ・胸骨圧迫ではsBP> 60、100-120bpm目標 ・非VF/VTでは心タンポナーデ、出血が多い→緊急再開胸準備(特に術後10日以内) ・VA-ECMO準備も 2017年米国胸部外科学会エキスパートコンセンサス:心臓外科手術後に心停止を来した患者の蘇生管理 pubmed.ncbi.nlm.nih.gov/28122680/ 2025年AHA心肺蘇生ガイドライン Part 10:成人および小児における蘇生の特殊状況 pubmed.ncbi.nlm.nih.gov/41122889/ CALSハンドブック(原書第5版): 心臓血管外科術後の急変・心停止に対する対応・心肺蘇生 amzn.asia/d/09xUcVAq #ICU #集中治療 #麻酔 #CritCare #MedTwitter #CALS

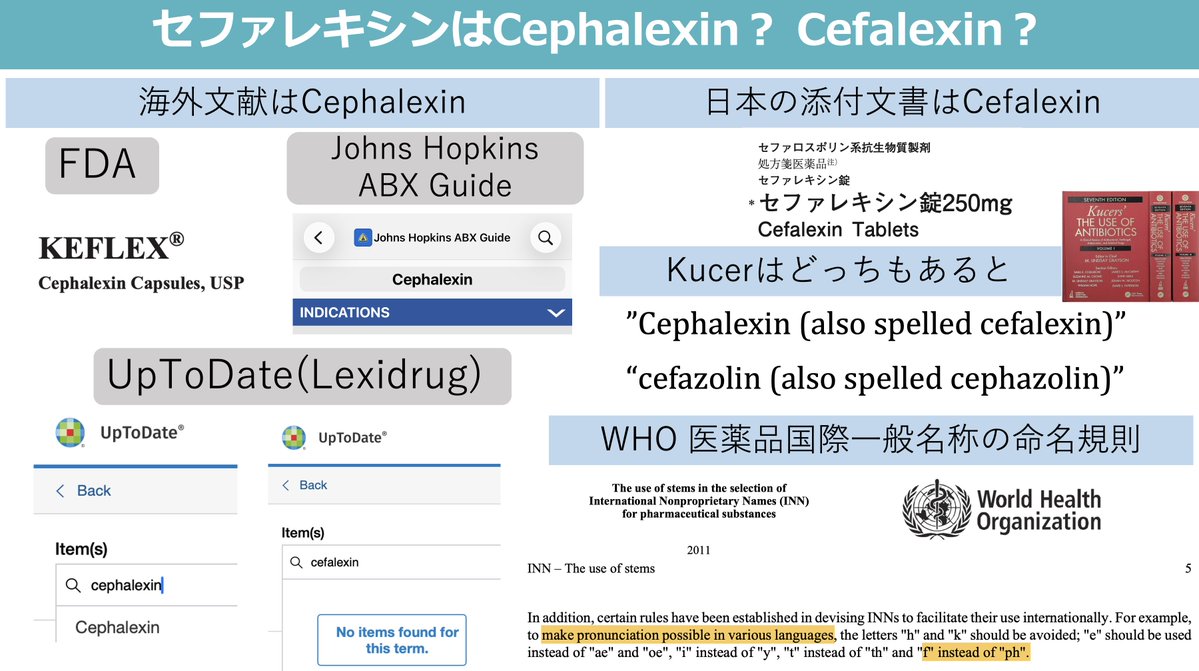
<ゲンタマイシン、トブラマイシンのマイシンはmicinかmycinか> ・ゲンタマイシン:Gentamicin:Micromonospora purpurea由来の -micin ・トブラマイシン:Tobramycin:Streptomyces由来の -mycin ・アミカシン:Amikacin:Kanamycin Aのアシル化誘導体 2022 ncbi.nlm.nih.gov/books/NBK28595… “The ending of these drug names, -mycin or -micin, reflects from which genus of bacteria the aminoglycoside was derived, either Streptomyces or Micromonospora” 2012 Streptomyces由来の抗菌薬 pubmed.ncbi.nlm.nih.gov/22975171/ <発見当初(現在は名前が変わっているものも)の菌名がStreptomyces由来の薬剤> アミノグリコシド: Streptomycin Tobramycin Kanamycin →誘導体 Amikacin マクロライド: Azithromycin Clarithromycin Erythromycin 他: Daptomycin Vancomycin Clindamycin(Lincomycinの半合成誘導体) Fosfomycin 抗腫瘍薬/免疫抑制薬 Bleomycin Doxorubicin Tacrolimus:筑波「T」+マクロライド「acrol」(Streptomyces tsukubaensis由来)+免疫抑制「im」muno「s」uppressant

<心外術後:TEVAR、腹部人工血管置換術後の対麻痺>(Paraplegia After TEVAR) ・下行、腹部大動脈瘤術後3-8%で下肢麻痺 ・脊髄栄養する血管の遮断で脊髄虚血 ・神経根動脈、大前根動脈 (Adamkiewicz artery)、腸腰動脈 ↓ 脊髄灌流酸素供給の最適化を行う ・脊髄の灌流圧=平均血圧-髄腔内圧 ↓ ・MAP上昇(90以上) ・脳脊髄液ドレナージ(cerebrospinal fluid drainage:CSFD) ・Hb10以上 ・施設によっては、ステロイド、ナロキソン、マンニトール 2022 ACC/AHA Guideline for the Diagnosis and Management of Aortic Disease pmc.ncbi.nlm.nih.gov/articles/PMC98… 2021下行大動脈瘤に対するTEVARガイドライン pubmed.ncbi.nlm.nih.gov/32628988/ JSEPTIC 胸腹部大動脈手術脊髄虚血予防・治療マニュアル jseptic.com/journal/mm1106… CSFDの目標圧 ・10 mmHg(14 cm H₂O)以下 ・予防的:24時間以上維持し、その後24時間クランプしてから抜去 ・脊髄虚血症状を呈する患者では、神経学的所見が安定してから追加で72時間留置可 2024 TEVAR後の脊髄虚血 救済療法pubmed.ncbi.nlm.nih.gov/36509568/ TEVAR後の症候性脊髄虚血は7.8%。永久的対麻痺は1.5%。治療により68.9%の患者で神経学的改善。ドレーン留置、ドレナージ増加、血圧上昇 #対麻痺 #脊髄虚血 #TEVAR #腹部大動脈 #心外術後 #集中治療 #SpinalCordIschemia #TEVAR #AorticSurgery #ICU #CriticalCare

<鉄欠乏性貧血疑う時は青色強膜を探す:結膜蒼白よりも感度が高い> ・Blue sclera 青色強膜:強膜の菲薄化により下層の脈絡膜色素が透けて、青色/青灰色に見える ※鉄はコラーゲン合成に必要な補因子。鉄欠乏→強膜コラーゲン質量低下→強膜菲薄化 患者に触らなくても見えるので、顔見ただけで疑える 1986 Lancet pubmed.ncbi.nlm.nih.gov/2878143/ 鉄欠乏性貧血における青色強膜の感度は87%、特異度94%、粘膜蒼白の感度は20% ・青色強膜をきたす他の疾患 骨形成不全症、Ehlers-Danlos syndrome、マルファン症候群、偽性黄色腫、長期のステロイド使用 2022 Blue scleraのclinical picture ccjm.org/content/ccjom/…

集中治療科の魅力の一つは、あらゆる分野の勉強ができ、それを目の前の患者の診療に活かせることと思います(施設によって求められることは違いますが特にclosed ICUでは)。 主科として患者を担当することもあれば、他科の患者の全身管理を任されることも。院内のほぼすべての科(緩和ケア科やチャプレンも含む)と連携して、どうしたらいいか考える(各専門領域の方針は、もちろんその科の意見を軸に判断)。 そのためには他科の専門領域であっても、共通言語で話せるように最低限以上の知識を持つために勉強し、主科に「対症療法屋」以上の価値を提供する必要があると思っています。 全身管理と並行して、いかに早く正確に根本的な原因が何かを特定できるか、目標をどこに持っていくのか。 ベッドサイドに常にいることは一番の強みなので、主科よりも先に「想定している経過と何かが違う」と気付き、言語化して鑑別を考え、他科とのディスカッションに繋げれたらいいねとローテーターと話しています。 例えば、 ・外科術後で除水期で引けていたはずなのに再度ノルアドレナリン需要が少量ながら出てきて、(主科は大丈夫なはずというが)膿瘍/縫合不全の検索を交渉する ・造血幹細胞移植後で挿管、ショック離脱後に生着のタイミングで軽度の意識レベル低下とうっ血等が来て、この時点では鎮静薬の残存は考えにくいので、画像/脳波/LPの上で生着症候群等の可能性に関して相談する。


<敗血症性ショックでのアミノグリコシドは増量必要> ・アミノグリコシドはピーク時の血中濃度が高いことが重要。 ・敗血症では分布容積拡大に伴いCpeakが低下 <ゲンタマイシン Gentamicin> ・通常 5 mg/kg q24h ・分布容積拡大時は 7 mg/kg q24h必要 pubmed.ncbi.nlm.nih.gov/30668571/ 2022 pubmed.ncbi.nlm.nih.gov/35754071/ GMは初回は 7 mg/kgが最適。トラフ2 mg/L未満、可能なら0.5〜1 mg/L未満を目標 <アミカシン Amicacin> ・通常 15 mg/kg q24h ・分布容積拡大時は 25-35 mg/kg q24h必要 2010 pubmed.ncbi.nlm.nih.gov/20370907/ 25 mg/kgでも1/3が不十分 2016 pmc.ncbi.nlm.nih.gov/articles/PMC50… 30 mg/kgでも18 %が不十分 2019 pubmed.ncbi.nlm.nih.gov/31481443/ 2020 pubmed.ncbi.nlm.nih.gov/31964795/ 25-35 mg/kg必要 <トブラマイシン Tobramycin> ・通常 5-7 mg/kg q24h ・分布容積拡大時は ≧10 mg/kg q24h必要 2011 5 mg/kgでは45%以上が不十分 pubmed.ncbi.nlm.nih.gov/21143502/ 腎機能良ければ15 mg/kgまで pubmed.ncbi.nlm.nih.gov/37120413/ 2020 重症患者でのアミノグリコシド pubmed.ncbi.nlm.nih.gov/32739478/

βラクタム等の水溶性抗菌薬では 敗血症では、分布容積拡大により濃度低下をきたしやすくなります DALI studyではβラクタム系抗菌薬を投与されたICU患者の ・16%が50% fT>MICを、41%が100% fT>MICを達成できず。 ・目標濃度を達成しない場合、予後不良傾向。 pubmed.ncbi.nlm.nih.gov/24429437/

<重症肺炎球菌性肺炎へのマクロライドの追加> ・個人的には重症の肺炎球菌性肺炎に対してはペニシリンG+アジスロマイシンで治療しています(グラム染色or菌名判明時点で) ・意識障害なければ、腰椎穿刺は必須にはしていないです ・ただ意識が微妙±脾摘/液性免疫不全患者であれば髄膜炎合併を懸念して可能なら腰椎穿刺。 ・LP困難ならペニシリン耐性肺炎球菌懸念して、CTRX2g q12h+VCM+AZMで、後日LP可能になるかday2-3で意識清明なことを確認±感受性確認してからPCGに変更 AZMの追加の意味があるのか? ・観察研究しかないが重症、菌血症や炎症反応高値を伴う肺炎球菌性肺炎ではマクロライド追加で死亡率低下の報告 pubmed.ncbi.nlm.nih.gov/12567294/ pubmed.ncbi.nlm.nih.gov/30471269/ pubmed.ncbi.nlm.nih.gov/35443039/ でも足さない選択肢をとる人も多いと思います。 QTc490msec程度であれば自分は投与します。 他の先生の特に循環のディスカッションがとても勉強になりました


βラクタム等の水溶性抗菌薬では 敗血症では、分布容積拡大により濃度低下をきたしやすくなります DALI studyではβラクタム系抗菌薬を投与されたICU患者の ・16%が50% fT>MICを、41%が100% fT>MICを達成できず。 ・目標濃度を達成しない場合、予後不良傾向。 pubmed.ncbi.nlm.nih.gov/24429437/


<ICUでの貧血の精査/治療はどこまでする?>(Anemia Workup and Treatment in ICU) ※施設/フェローのバックグラウンドでかなり差がある気がします。 ・病歴/MCVの値に応じた鉄、ビタミンB12、葉酸欠乏の有無 ・腎性貧血としてのエリスロポエチン 種類と量/間隔 ・大量出血後の貧血改善目的とした鉄±エリスロポエチン投与 ・鉄:炎症期、AKI、CKDにおける鉄、TSAT、フェリチン値の解釈。炎症が激しい時の鉄を補充する時のフェリチンの上限は? 鉄補充量 25/50/100mg/日 ・ビタミンB12:メトホルミンはリスク。基準値内でも低めならホモシステインの測定も行うか。 ・腎性:AKI→CKDに移行しそうな人ではいつepoを投与する? ・ICU退室後の待機的GS/CSの申し送り #ICU #貧血 #Anemia #集中治療 #EPO #CriticalCare


📢亀田集中治療オンラインセミナー Basic Course2026 開催 これから集中治療を学びたい方向け💻 具体的なシナリオをもとに、 何を考え、どう判断していくのかをたどる、 実践的な内容です❗️ 開催日:5/17(日) 13:00 ~ 17:00 申込締切:4/30(木) 17:00 申込はこちら👇 forms.cloud.microsoft/r/VbnygJLeWd

<抗菌薬の中枢神経移行性を考える時は?> ※いろいろな流派 硬膜外膿瘍? ・硬膜外膿瘍ではCNS移行性を全例考えない人/考える人/状況によって変える人 ・硬膜は「硬い」ので硬膜外からCNSに菌が波及することは「絶対に」ない? ・サイズが非常に大きいかつドレナージ困難/不十分な際は? ・頭蓋内の硬膜外膿瘍は? 敗血症性脳塞栓? ・脳膿瘍とどう区別? ・サイズが非常に小さい時は移行性は考えない?の人はどれくらいのサイズから移行性を考える? ・MSSA IEのときに無症状でも全例頭部MRI/CTAをとる?CNS移行性/感染性脳動脈瘤破裂のリスク把握のためにとる?今まで取らなかったが何例か瘤破裂経験してweak recommendationもあり全例とるようになった? #MSSA #黄色ブドウ球菌 #Meningitis #髄膜炎 #集中治療 #感染症 #CNSpenetration #Antibiotics #IDTwitter #CriticalCare

<DKA/HHS治療中の有効血清浸透圧変化> ・治療で血糖の急激な低下→血清浸透圧低下→脳浮腫リスク ・有効血清浸透圧=2×Na(mEq/L) + 血糖(mg/dL) ÷ 18 ・目標浸透圧変化≤ 3.0–8.0 mOsm/kg/h ・下がりすぎた時は高張食塩水でNa↑ ・個人的には、最初の頭部CTで脳のサイズ、浮腫許容程度をチェック。いつでも使えるように3%NaCl準備 ・脳浮腫:小児で多いが、稀ながら成人でも報告 pubmed.ncbi.nlm.nih.gov/16174971/ pubmed.ncbi.nlm.nih.gov/28145211/ pubmed.ncbi.nlm.nih.gov/21209474/ ・目標浸透圧変化≤ 3.0–8.0 mOsm/kg/h 2024 成人糖尿病患者における高血糖クリーゼ:コンセンサスレポートpubmed.ncbi.nlm.nih.gov/38907161/ Similarly, the rate of decline of serum sodium should not exceed 10 mmol/L in 24 h and the rate of fall in osmolality should be no greater than 3.0–8.0 mOsm/kg/h to minimize the risk of neurological complications (117). 2022 英国合同糖尿病学会 HHSガイドライン pubmed.ncbi.nlm.nih.gov/36370077/ Aims of the therapy are to improve clinical status/replace fluid losses by 24 h, gradual decline in osmolality (3.0–8.0 mOsm/kg/h to minimise the risk of neurological complications),

<ICUでの抗菌薬投与設計> ・ICUでは抗菌薬選択だけでなく、投与設計も難しいです ・敗血症や医療介入による薬物動態の変化(分布容積とクリアランス)の推定が重要です

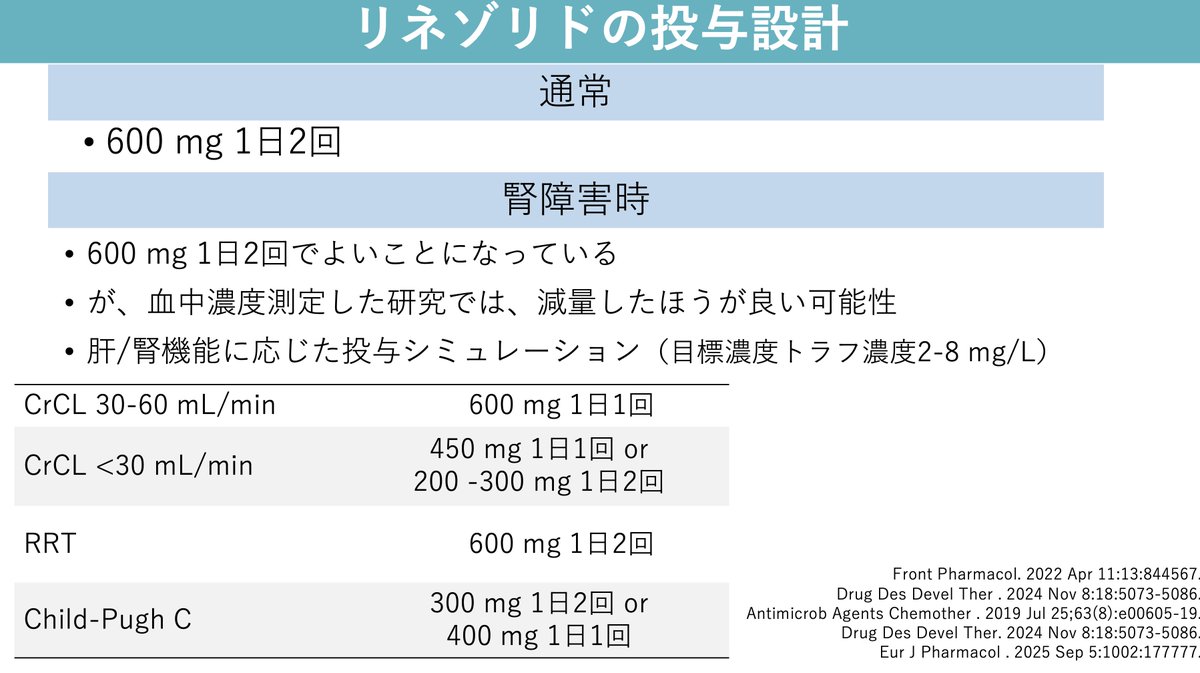
<リネゾリドでの乳酸アシドーシス> ・リネゾリド使用中に具合悪くなったら必ず乳酸アシドーシスを鑑別 リネゾリドの有害事象 ・血球減少、血小板減少、セロトニン症候群 ・乳酸アシドーシスきたすことあり、時々HCO3、乳酸値のフォローを(もしくはNa-Clで推定?) 濃度上昇が血球減少、血小板低下と関連 pubmed.ncbi.nlm.nih.gov/40387405/ 乳酸アシドーシス:4-11%程度で発症、死亡率25.5% pubmed.ncbi.nlm.nih.gov/29222713/ pubmed.ncbi.nlm.nih.gov/32776380/ pubmed.ncbi.nlm.nih.gov/30200095/ 機序:リネゾリドがミトコンドリアタンパク質合成阻害→嫌気性解糖→乳酸産生





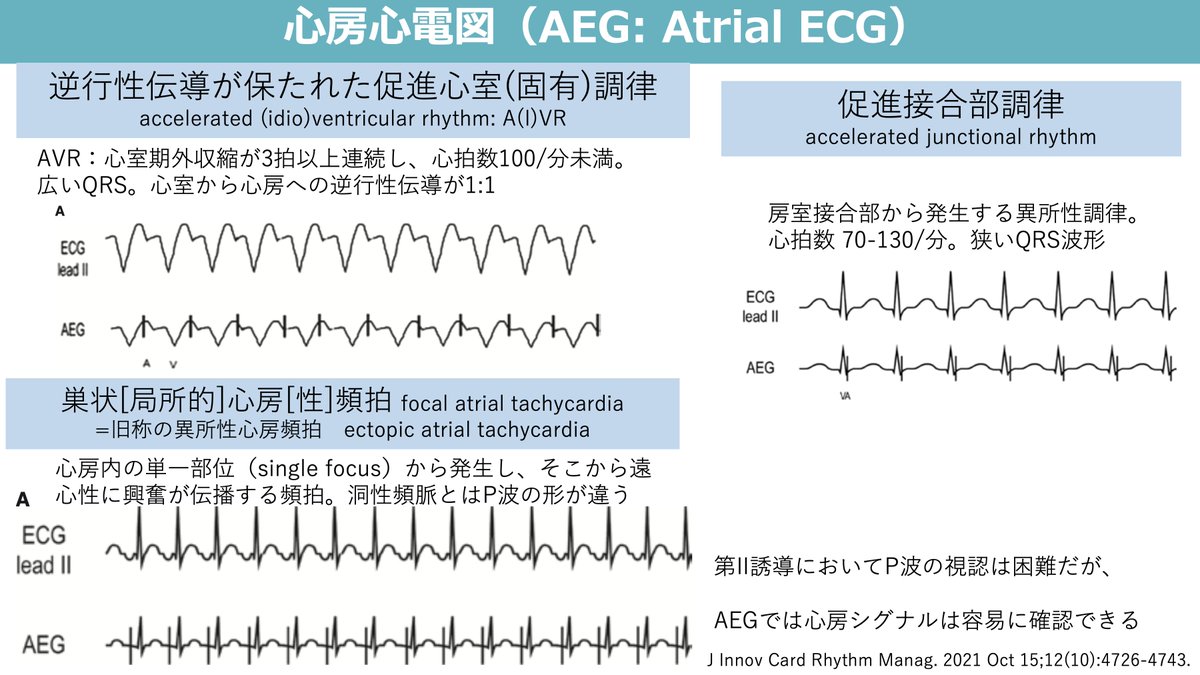
<心外術後:TEVAR、腹部人工血管置換術後の対麻痺>(Paraplegia After TEVAR) ・下行、腹部大動脈瘤術後3-8%で下肢麻痺 ・脊髄栄養する血管の遮断で脊髄虚血 ・神経根動脈、大前根動脈 (Adamkiewicz artery)、腸腰動脈 ↓ 脊髄灌流酸素供給の最適化を行う ・脊髄の灌流圧=平均血圧-髄腔内圧 ↓ ・MAP上昇(90以上) ・脳脊髄液ドレナージ(cerebrospinal fluid drainage:CSFD) ・Hb10以上 ・施設によっては、ステロイド、ナロキソン、マンニトール 2022 ACC/AHA Guideline for the Diagnosis and Management of Aortic Disease pmc.ncbi.nlm.nih.gov/articles/PMC98… 2021下行大動脈瘤に対するTEVARガイドライン pubmed.ncbi.nlm.nih.gov/32628988/ JSEPTIC 胸腹部大動脈手術脊髄虚血予防・治療マニュアル jseptic.com/journal/mm1106… CSFDの目標圧 ・10 mmHg(14 cm H₂O)以下 ・予防的:24時間以上維持し、その後24時間クランプしてから抜去 ・脊髄虚血症状を呈する患者では、神経学的所見が安定してから追加で72時間留置可 2024 TEVAR後の脊髄虚血 救済療法pubmed.ncbi.nlm.nih.gov/36509568/ TEVAR後の症候性脊髄虚血は7.8%。永久的対麻痺は1.5%。治療により68.9%の患者で神経学的改善。ドレーン留置、ドレナージ増加、血圧上昇 #対麻痺 #脊髄虚血 #TEVAR #腹部大動脈 #心外術後 #集中治療 #SpinalCordIschemia #TEVAR #AorticSurgery #ICU #CriticalCare

<飢餓性ケトアシドーシス> ・よくわからないAG開大性代謝性アシドーシス(特に乳酸上昇していない時)で鑑別。 ・簡易の迅速ケトン測定は偽陰性がときどきある印象。ただ文献上は、感度は非常に高いことになっている。 ・Abbott社のFreeStyle Precisionでのケトン検出(主にDKA)は、感度98%、特異度78-85% pubmed.ncbi.nlm.nih.gov/21307381/ pubmed.ncbi.nlm.nih.gov/16690813/ ・病歴から飢餓性らしさ(数日食事していないERからの入院、周術期でしばらく絶食)あれば、β-ヒドロキシ酪酸提出して、糖+ビタミンB1投与検討。