Nurten Sayar, MD
864 posts


@nsayar3
Professor of Cardiology, Echocardiography, Valvular Disease. Marmara University School of Medicine















@drjohnm @theheartorg Good evening, Dr @drjohnm. I follow your updates with great interest. May I ask how many randomized trials you have designed and conducted throughout your professional career?

Dr. Deepak Bhatt and Dr. C. Michael Gibson discuss the MOMENTUM study: Among U.S. patients with resistant HTN, 27.3% were found to have endogenous hypercortisolism, a significantly higher prevalence than previously recognized. #ACC26 Watch video here: clinicaltrialresults.org/dr-deepak-bhat…

Can we improve #STEMI outcomes by changing when we intervene? 🎷STEMI-DTU evaluates LV unloading with Impella before reperfusion. A physiology-driven shift in STEMI care? ➡️ Key results: There was no difference! 🎷 heart-muscle damage was not significantly different: 30.8% TV-mAFP vs. 31.9% control 🏥 55 💃🏻21% Mean age 61y 47 minutes longer for Impella group in time to reperfusion (but no diff in heart muscle damage despite this delay) @JACCJournals #ACC26 #LBCT #STEMIDTU 📎 jacc.org/doi/10.1016/j.…

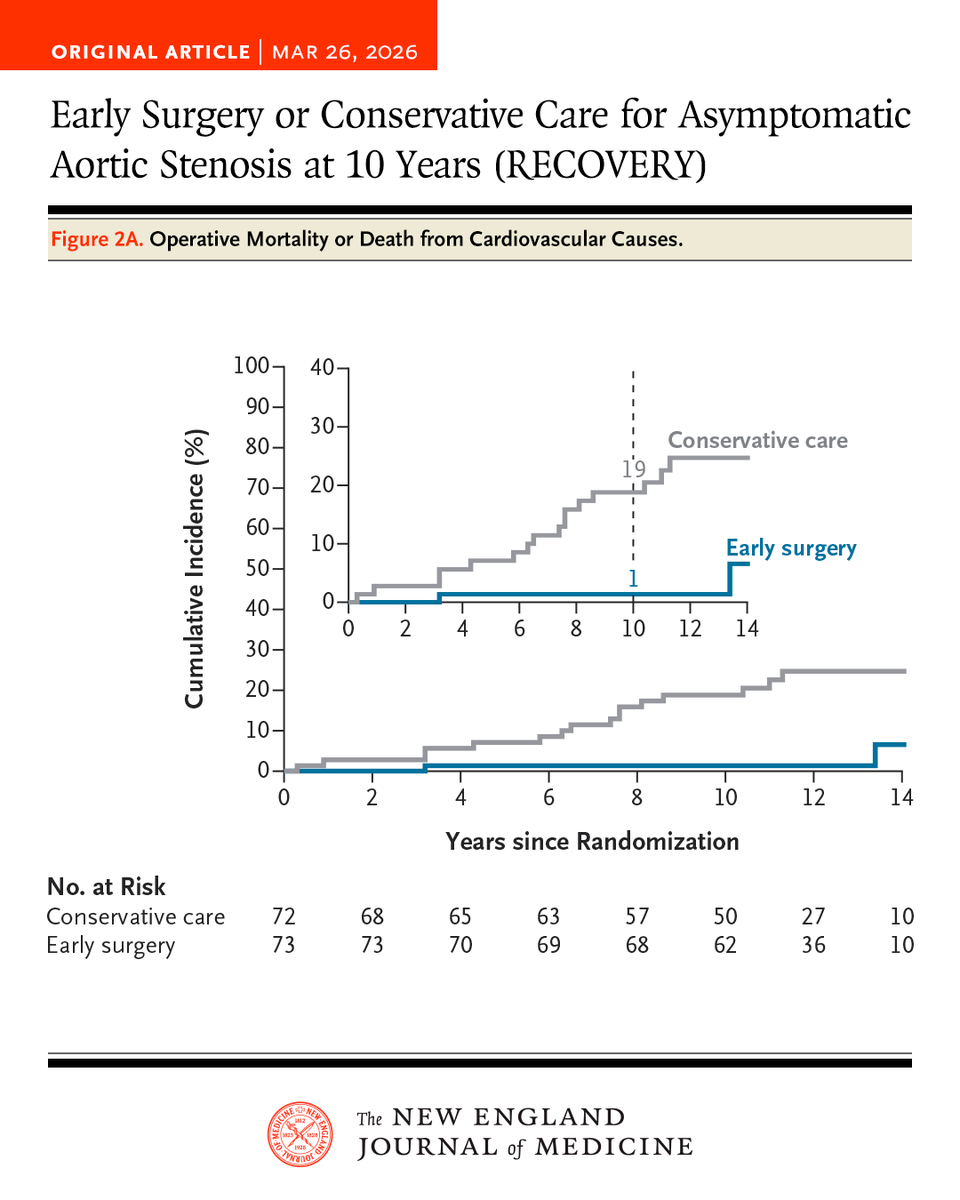
Preferred treatment of asymptomatic severe aortic stenosis is unclear. Guidelines recommend watchful waiting until symptoms occur, but a recent trial showed reduced mortality with early surgery. Research findings from the RECOVERY trial are summarized in a new Quick Take video. nejm.org/do/10.1056/NEJ…