
Lucsob
1.8K posts


Lucsob
@sobcuer
Nephrologist. Hospital Universitario Central de Asturias. PhD. Universidad de Oviedo. Photography. https://t.co/hHGTinUVVk
Oviedo, Spain Katılım Eylül 2016
730 Takip Edilen265 Takipçiler

@BibliotecaHUCA @HUCA_Asturias @EmiliSanAlv "Immediate-start PD, defined as initiation within 24 h of catheter placement, is safe and feasible. These findings support the expansion of nephrologist training in percutaneous placement" great article and news, congratulations!
English

PubMed-goo.su/nyrP7zN Safety and feasibility of initiating peritoneal dialysis within 24 h after percutaneous versus surgical catheter placement @HUCA_Asturias #publiHUCA @EmiliSanAlv #Nephrology

English
Lucsob retweetledi
Lucsob retweetledi

Los médicos llevan semanas en huelga porque quieren unas condiciones laborales dignas.
Los están llamando clasistas, que cobran demasiado y que deberían ser como cualquier camarero.
Mis respetos a una profesión tan difícil e importante en nuestras vidas. Mi apoyo a vuestras reivindicaciones.
Español
Lucsob retweetledi

¿Es la IA el fin de los médicos? 🩺
👩🏻⚕️👨🏻⚕️
¡Al contrario! Un nuevo artículo en JAMA propone que la IA no viene a reemplazarnos, sino a “desenterrarnos” de la montaña de burocracia. 🚜💎
🧵👇
1️⃣ El problema:
Durante décadas, la medicina se ha enterrado bajo capas de tareas administrativas (EHR, facturación, métricas, autorizaciones previas). 📑
Los médicos pasan casi la mitad de su jornada en tareas de pantalla, muy por encima del tiempo dedicado al paciente. 📉
2️⃣ El mito de la empatía:
Los chatbots de IA puntúan más alto en “empatía” en respuestas textuales, pero no porque “sientan” más, sino porque el agotamiento clínico ha erosionado la presencia emocional del médico en consulta. 🤖💔
3️⃣ La IA como “Excavadora”:
El gran potencial de la IA no es solo el diagnóstico, sino absorber la carga administrativa acumulada durante cuatro décadas. 🧹
Al eliminar ese sedimento burocrático, la IA devuelve al médico a su lugar natural: la cabecera del paciente. 🛌✨
4️⃣ El riesgo:
Si usamos la IA únicamente para aumentar productividad (“ver más pacientes más rápido”), solo crearemos una ausencia más eficiente. 🚫
El objetivo debe ser restaurar la exploración física, la escucha activa y la presencia clínica. 👂🤝
5️⃣ Gobernanza:
El médico debe supervisar, auditar y contextualizar el algoritmo.
No es IA vs. Humano: es IA + Humano presente y responsable. ⚖️👨⚕️
#IA #Medicina #SaludDigital #Doctor #Innovación #JAMA #HealthTech #HumanismoMédico


Español
Lucsob retweetledi

🫘 Preeclampsia leaves a lasting mark on the kidneys
📊 Population-based cohort | Stockholm, Sweden
170,192 nulliparous women (2006–2020) | 10,538 with preeclampsia
⚠️ After preeclampsia, incidence per 1,000 person-years was significantly higher for:
• UACR > 300 mg/g → HR 2.53 (95% CI 2.04–3.13)
• eGFR < 60 mL/min → HR 2.18 (95% CI 1.49–3.19)
• Composite outcome → HR 2.43 (95% CI 2.01–2.95)
🚨 Key concern: LOW rates of postpartum kidney function monitoring — despite clear risk
💡 Preeclampsia = early marker of CKD risk
These women need systematic renal follow-up after delivery!
📄 Yo JH, Yang Y, Caldinelli A, et al. JASN
🔗 doi.org/10.1681/ASN.00…
#Nephrology #Preeclampsia #CKD #WomensHealth #Cardiology #MaternalHealth #CardioTwitter

English

@kidney_boy @tulunsokit 4 pillars of treatment to change a natural history... Good news, and even better if it were based on real lifestyle modifications
English
Lucsob retweetledi

9. Carteles científicos detallados
x.com/DeryaTR_/statu…
Derya Unutmaz, MD@DeryaTR_
Using the new ChatGPT Images 2.0 model, I believe I have now created one of the most detailed posters of the immune response to viral infection ever made! What shocks me is that I cannot find any significant errors, even after reviewing it twice! Even more shocking and unbelievable is that the entire piece is drawn like a masterpiece and reflects incredibly deep insight, and understanding of the immune response, which is one of the most complex biological events. I will print a poster version of this as a poster and hang it on my wall!
Español
Lucsob retweetledi

La evaluación de adultos de ~51 años con enfermedad renal crónica mediante un panel de 385 genes (Renasight), el 24% tuvo un gen (+) y en el 86% de ellos se cambio el manejo
Estudio RenaCARE
JASN 2026
doi.org/10.1681/ASN.00…

Español
Lucsob retweetledi

Atentos a las nuevas recomendaciones en informar el LDL @sea_es @secardiologia @Semedlab @SENefrologia @Sociedad_SEMI @SociedadSeedo Opino no duplicar los LDL informados ya que pueden dar lugar a confusión en rangos lìmites para cumplimientos de IPT
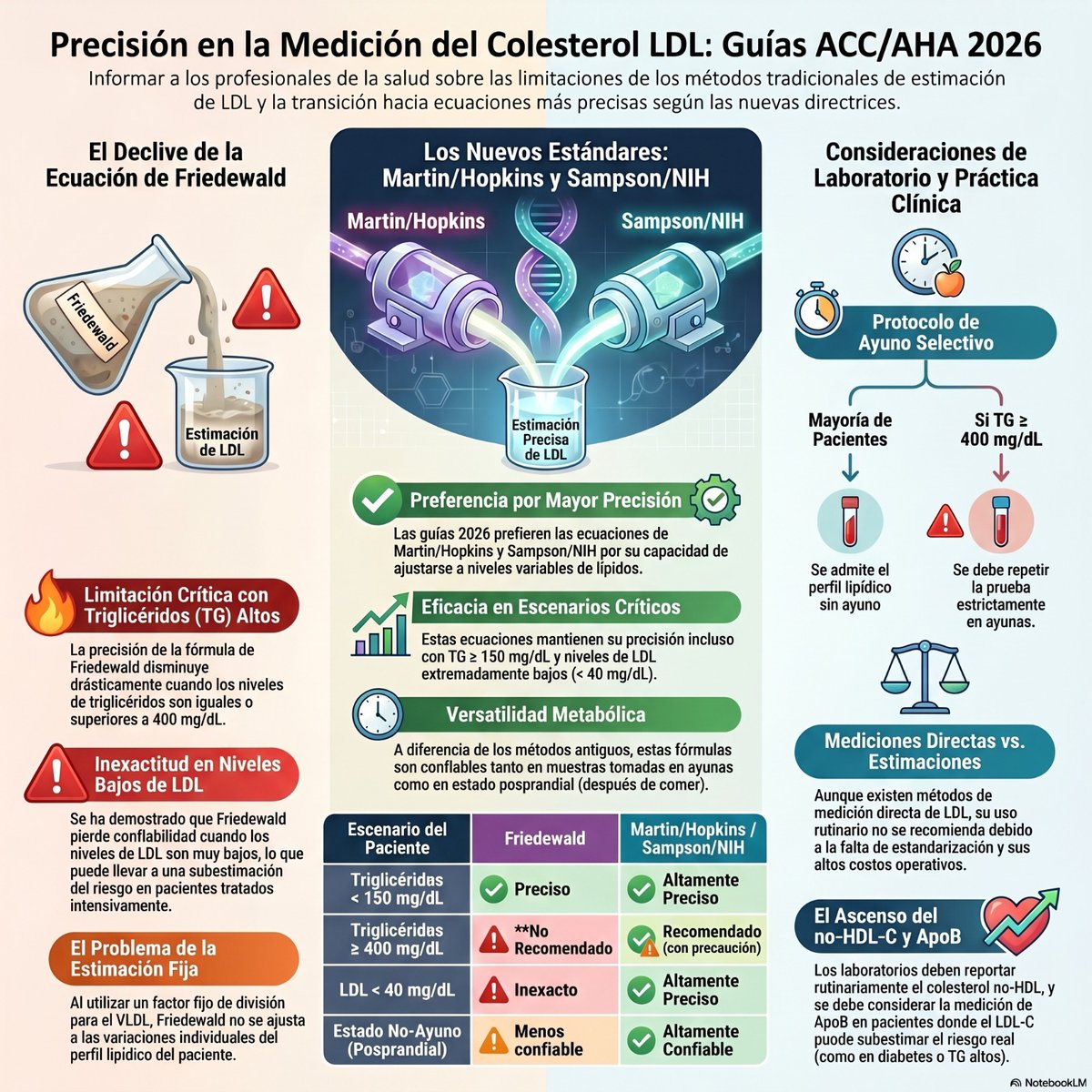
Español
Lucsob retweetledi

buenísima imagen del efecto de los GLP1-RA nivel del glomérulo en enfermedad renal diabética.
Para las diapositivas de las clases 😉
👏🏻👏🏻👏🏻👏🏻
@NatRevNeph

Español
Lucsob retweetledi

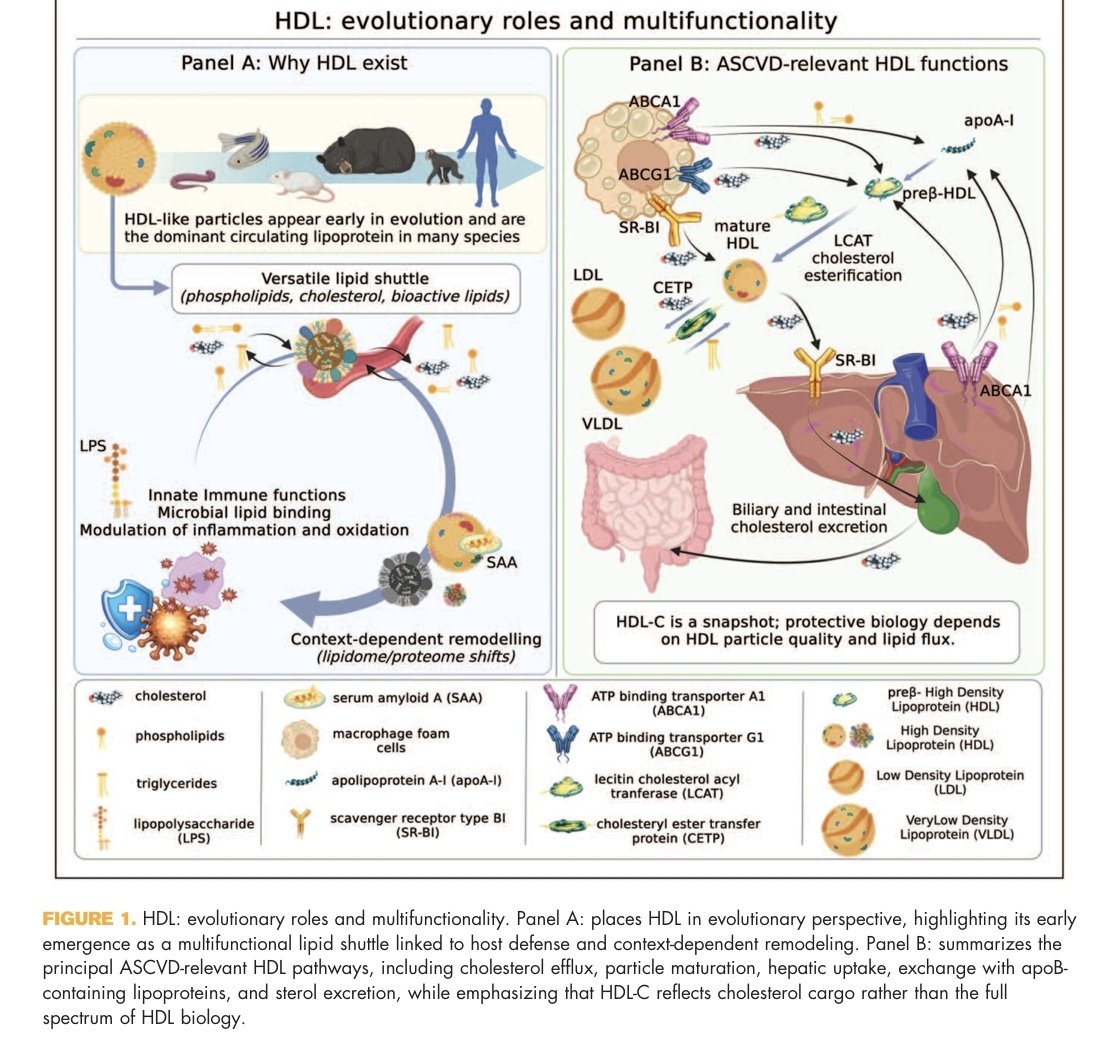
¿El HDL-C alto es siempre sinónimo de "colesterol bueno" y protección cardiovascular? Una revisión reciente de Parini y Pedrelli (2026) desmiente este mito y redefine nuestra interpretación clínica. 👇
DOI:10.1097/MOL.0000000000001041
@anymzcs @drpablocorral
@MaximaMendez15 @society_eas
@gt_rcv @LipidoSeen @preventiva_SEC @maciejbanach @BrezanSimonMD @PuigJove @SABOURETCardio


Español
Lucsob retweetledi

⚠️ We’ve been explaining calcium in hyperkalemia WRONG for decades.
“Membrane stabilization”?
➡️ Probably not 🤔
🧠 What we were taught:
👉 Calcium restores resting membrane potential (RMP)
👉 That’s why it “stabilizes” the myocardium
Sounds clean.
But… it may be wrong physiology.
🔬 What this study shows:
▪️ Hyperkalemia →
→ ↑ RMP
→ ↓ sodium channel availability
→ severe conduction slowing → QRS widening → sine wave ECG
✔️ Calcium DOES improve ECG
✔️ Calcium DOES restore conduction
❌ But it does NOT restore RMP
⚡ So what is calcium really doing?
👉 It restores conduction velocity, not membrane potential
Mechanism:
▪️ ↑ L-type Ca²⁺ current
▪️ Enables Ca²⁺-dependent propagation
▪️ Bypasses impaired sodium channel conduction
➡️ The heart switches from Na⁺-dependent conduction → Ca²⁺-supported conduction
📉 Key physiological shift
Hyperkalemia:
▪️ Sodium channels ↓
▪️ Conduction fails
Calcium:
▪️ Doesn’t fix the membrane
▪️ Keeps the signal moving anyway
💡 Clinical implication:
👉 Calcium is NOT a “cosmetic ECG fix”
👉 It is a conduction rescue therapy
🎯 Use it when: ▪️ QRS widening
▪️ Conduction delay
▪️ Pre-arrest patterns
⚠️ NOT just for: ▪️ Isolated peaked T waves
🔥 Take-home
We should stop saying:
❌ “Calcium stabilizes the membrane”
And start saying:
✔️ “Calcium restores cardiac conduction during hyperkalemia”
📚 Piktel JS et al. (2024)
Critical Care Medicine
DOI: 10.1097/CCM.0000000000006376

English
Lucsob retweetledi

Ez-PAVE Trial 🫀🫡 2026
Publicado 📰 hoy 28 de Marzo
¿Es mejor llevar el LDL <55 mg/dL que <70 mg/dL en prevención secundaria?
El ensayo Ez-PAVE responde una pregunta clave en cardiología moderna. 🫀
📌 Problema:
Las guías recomiendan LDL <55 mg/dL…
Pero la evidencia directa comparando metas (no fármacos) era limitada.
🧪 Diseño:
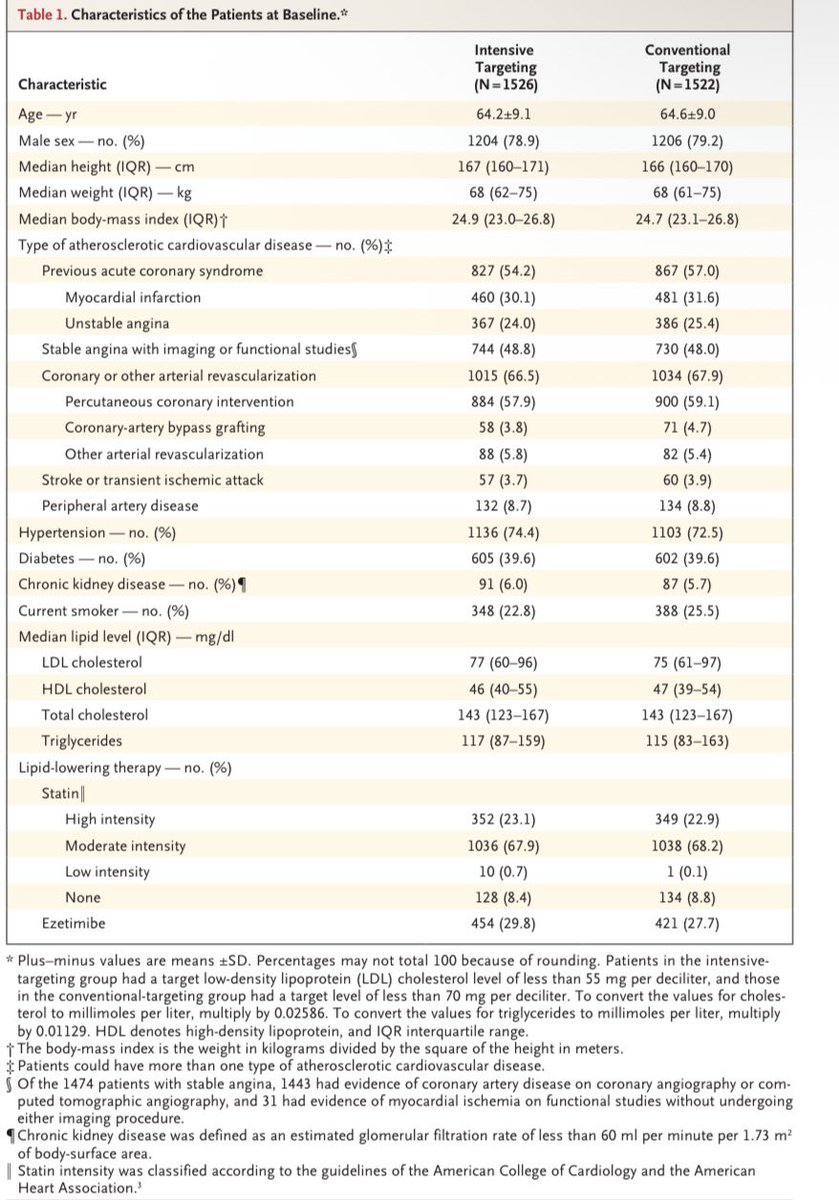
• Ensayo clínico aleatorizado
• 3048 pacientes con enfermedad CV aterosclerótica
• Corea del Sur
• Seguimiento: 3 años
Comparación:
👉 LDL <55 vs <70 mg/dL
🎯 Desenlace primario:
MACE compuesto:
• Muerte CV
• IAM no fatal
• EVC no fatal
• Revascularización
• Angina inestable
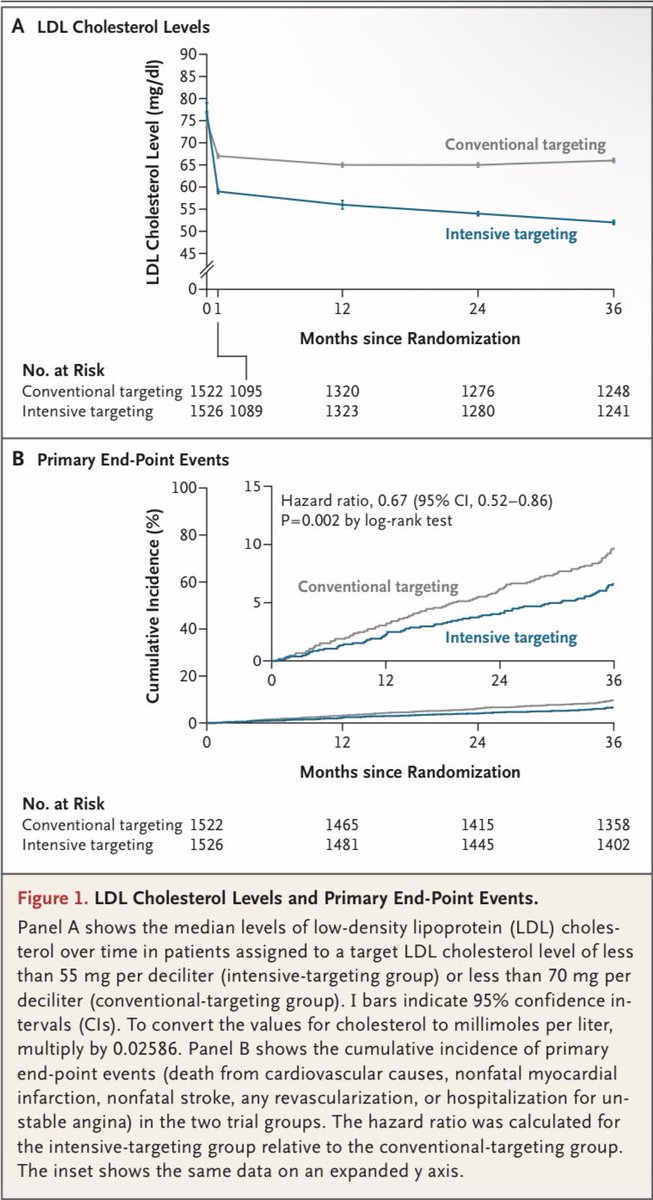
📊 Resultados clave:
• 6.6% (LDL <55) vs 9.7% (LDL <70)
• HR 0.67 (IC 95% 0.52–0.86)
• p = 0.002
👉 🔻33% reducción relativa del riesgo
📉 Beneficios específicos:
• IAM ↓ (HR 0.46)
• Revascularización ↓ (HR 0.63)
Otros eventos → sin diferencia significativa
🛡️ Seguridad:
Sin diferencias en:
• Diabetes
• Miopatía
• Cáncer
👉 Incluso ↓ elevación de creatinina
🧠 Interpretación clínica:
No es solo “más bajo es mejor”…
👉 Ahora hay evidencia directa basada en targets
⚠️ Limitaciones:
• Diseño abierto
• Solo población asiática
• Estrategias terapéuticas variables
✅ Conclusión:
En prevención secundaria:
👉 LDL <55 mg/dL reduce eventos CV mayores vs <70 mg/dL
👉 Refuerza guías actuales
Lee YJ, Lee SJ, Kim JW, Lee SH, Kim GS, Park JH, et al. Intensive LDL cholesterol targeting in atherosclerotic cardiovascular disease. N Engl J Med. 2026; DOI:10.1056/NEJMoa2600283.
#medicina #CardioTwitter #MedTwitter #MedicinaInterna #Residencia #ENARM #cardio #endocrinologia #ENARM2026


Español
Lucsob retweetledi

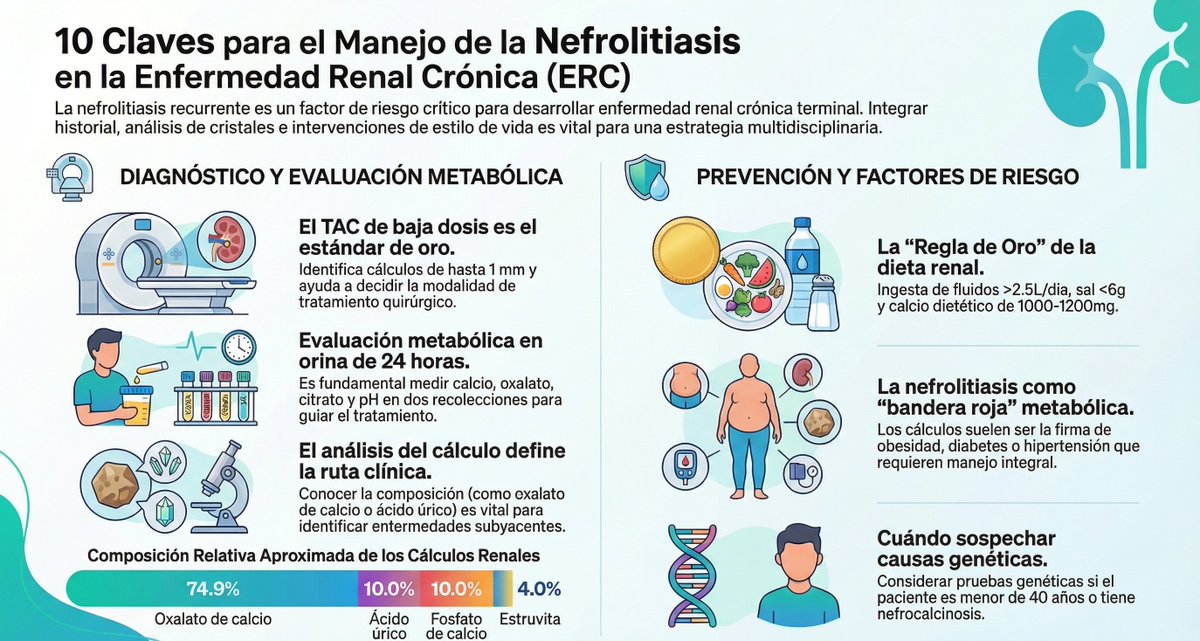
Nefrolitiasis en ERC: claves prácticas 🧵
🔍 TAC baja dosis + estudio metabólico
🥗 Hidratación >2.5L y menos sal
🧬 Ojo a causas metabólicas/genéticas
pubmed.ncbi.nlm.nih.gov/41498064/ @SENefrologia @SOMANEorg
Español
Lucsob retweetledi

Perlas en hipertensión arterial
Hipertensión Resistente — Hacia el fin de la polifarmacia 💉
La revisión de JAMA (2026) redefine el estándar: tras descartar la pseudorresistencia (~50%), el futuro es el silenciamiento genético.
El Zilebesiran (siRNA) y el Baxdrostat ofrecen un control tensional sin precedentes. Además, hasta el 25% de los casos esconden un aldosteronismo primario que exige screening sistemático.
📚 Ref: Azizi M, et al. Diagnosis and Management of Resistant Hypertension. JAMA, 2026. @JAMA_current
#hipertension #medicina #enfermedades #salud #nefrologia
Español
Lucsob retweetledi

➡️➡️Ejercicio
➡️➡️Dieta
➡️➡️Prolongar la vida saludable
✅✅Insuficiencia cardíaca
✅✅Fibrilación auricular
✅✅Diabetes. CRM
❌🚭
❌❌Obesidad
❌❌Hipercolesterolemia
➡️➡️Antiagregar
➡️➡️SCORE SCORE OP PREVENT
sciencedirect.com/science/articl…

Español
Lucsob retweetledi

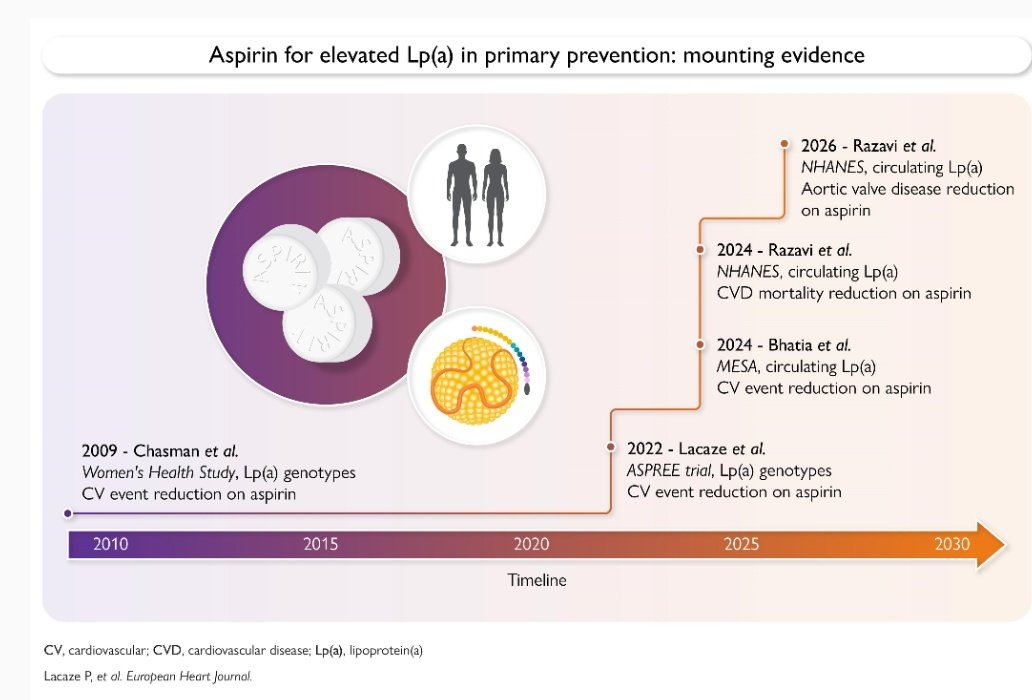
➡️➡️➡️Hay que antiagregar en pacientes con Lp(a) alta o muy alta ⬅️⬅️⬅️
academic.oup.com/eurheartj/adva…
✅Interesante debate
Español
Lucsob retweetledi

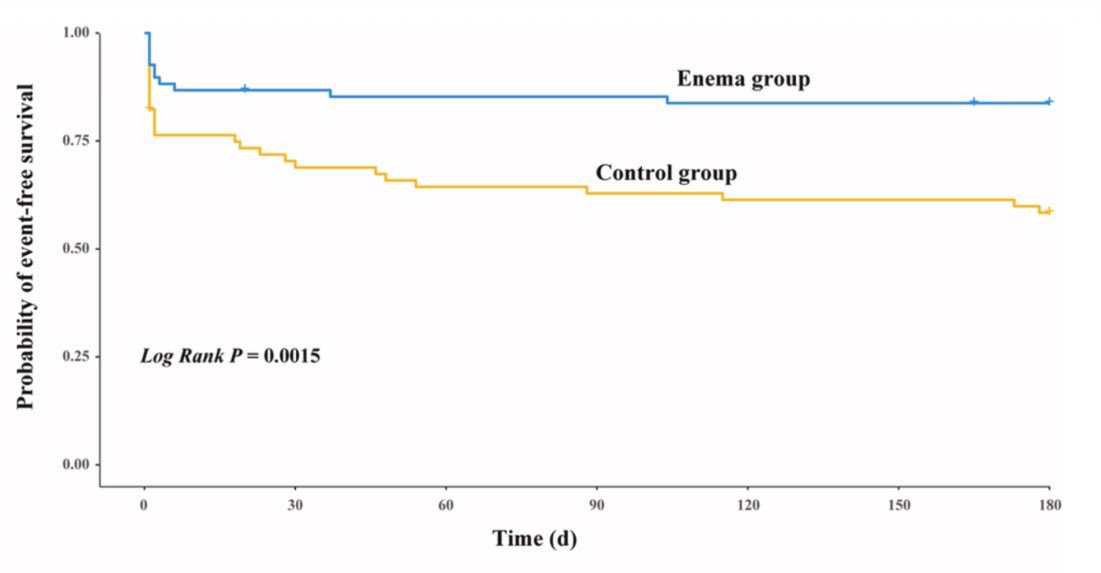
Previo a colocar el catéter de diálisis peritoneal, aplicar enema jabonoso, comparado a no hacerlo; ↓71% el riesgo de disfunción del catéter durante los primeros 6 meses. Mejor aún en los que no tienen constipación
Ensayo clínico
Kidney Int Rep 2026
doi.org/10.1016/j.ekir…
Español
Lucsob retweetledi

Con enfermedad renal crónica G3b, valores de fosfatasa alcalina >80 U/L (incluso considerado normales) se asociaron a ↑31% el riesgo de muerte y ↑26% el de llegar a diálisis
Hipótesis: marcador de alto recambio óseo y calcificación vascular
CKJ 2026
academic.oup.com/ckj/advance-ar…

Español
Lucsob retweetledi

🩻Contrast-induced AKI:
one of the biggest myths still shaping clinical decisions
For decades we were taught:
👉 “Contrast damages the kidneys”
👉 “Avoid CT with contrast in CKD”
👉 “Hydrate, protect, delay imaging if needed”
But what if… most of this is wrong?🤔
->The uncomfortable reality
Modern evidence shows:
👉 Low-osmolar contrast rarely causes true nephrotoxicity
👉 Even in CKD, AKI, and ICU patients
👉 The risk is often overestimated—or nonexistent
So where did the fear come from?
📍 1950s high-osmolar contrast (actually toxic)
📍 Poorly controlled observational studies
📍 “Creatinine rise = contrast injury” assumption
👉 Correlation became causation
👉 And the dogma stayed
⚠️What recent data tells us
✔ No difference in AKI rates with vs without contrast
✔ No benefit from bicarbonate, NAC, or aggressive hydration
✔ Even ICU and AKI patients show no worsening outcomes
->Translation to real life
👉 The patient was going to develop AKI anyway...Not because of contrast!!
->The real problem: “Renalism”
👉 Avoiding necessary imaging
👉 Delaying diagnosis
👉 Choosing inferior tests
And that leads to:
❌ Missed PE
❌ Delayed sepsis source control
❌ Worse outcomes
->Clinical mindset shift
Instead of asking:
👉 “Will contrast harm the kidneys?”
We should ask:
👉 “Will NOT doing the scan harm the patient?”
->Who still deserves caution?
✔ eGFR <30
✔ Severe hemodynamic instability
✔ Multiple nephrotoxins
Even then:
👉 Optimize volume
👉 Minimize dose
👉 Don’t delay critical imaging
🤓Bottom line
✔ Contrast nephrotoxicity exists… but is rare
✔ The fear is bigger than the risk
✔ The harm of NOT imaging is often greater
In critical care
👉 We don’t treat creatinine
👉 We treat patients
And sometimes…
👉 The most dangerous thing is NOT the contrast
👉 It’s hesitation.
📃Reference
Florens N, Demiselle J.
Kidney360 7: 445–449, 2026. doi: doi.org/10.34067/KID.0…

English

